521
521
 10 минут
10 минут
Дата публикации: 10 июля 2024
Проверено экспертом: 10 июля 2024

Если Вы задумались о материнстве — это лучшее из принятых вами решений! Запишитесь на прием к врачу-гинекологу и сообщите о Вашем намерении. Сегодня в нашей стране совсем здоровых женщин относительно мало, поэтому перед беременностью может возникнуть необходимость немного подлечиться. Главное, чтобы в беременность Ваш организм вошел в наилучшем состоянии здоровья, ведь беременность – это стресс для организма, а на карту поставлена судьба будущих детей.
Подготовку к беременности (от лат. gravida — беременная, рrе — предшествующий) называют прегравидарной подготовкой. Она включает в себя комплекс диагностических, профилактических и лечебных мероприятий, направленных на оценку состояния здоровья и подготовку половых партнёров к зачатию. ПП необходима обоим будущим родителям, поскольку и мужчина, и женщина в равной мере обеспечивают эмбрион генетическим материалом и совместно несут ответственность за здоровье ребёнка. Главная задача ПП — скорригировать имеющиеся нарушения здоровья родителей и достичь оптимальный уровень их физической и психологической готовности.
Термин «прегравидарная подготовка» используют только в РФ, зарубежный, аналог — «преконцепционная подготовка» (англ. conceptus — оплодотворенное яйцо). Прегравидарное консультирование проводится парам, планирующим рождение ребенка в ближайшее время, а также всем женщинам репродуктивного возраста, если пациентка не использует надёжную контрацепцию либо не против наступления беременности (не будет её прерывать).
ПП в минимальном объёме целесообразна для всех супружеских пар, планирующих беременность, а глубина последующего обследования и спектр назначений зависят от результатов первичного обследования.
Обоснование необходимости прегравидарной подготовки
Прегравидарное обследование и устранение выявленных нарушений в состоянии здоро¬вья женщины снижают риск осложнений беременности, родов и послеродового периода. Рационально спланированная заблаговременная прегравидарная подготовка значительно снижает вероятность рождения детей с врождёнными пороками развития: дефектами нервной трубки, пороками сердца и другими врождёнными аномалиями
При ПП коррекция дефицита микронутриентов у будущей матери достоверно положительно влияет на соматическое здоровье, когнитивные способности и продолжительность жизни её будущего ребёнка.
Фолаты назначают для профилактики дефектов нервной трубки(окончательное заращение нервной труки происходит к 28-му дню внутриутробного развития), пороков развития сердечно-сосудистой системы, синдрома Дауна, аномалий конечностей, ушей, мочевыделительной системы, расщелины верхнего нёба, омфалоцеле и осложненного течения беременности. С недостаточным потреблением фолатов в периконцепционный период ассоциированы следующие нарушения здоровья детей в отдалённых периодах жизни: низкий индекс психического развития, когнитивные нарушения, повышенная вероятность онкологических заболеваний, депрессии, аутизма и шизофрении. Дотация фолатов улучшает двигательные и поведенческие показатели, а также функции высшей нервной деятельности. Необходимым условием безопасного регулярного приема фолатов служит контроль дозы, как в сторону уменьшения, так и увеличения.
Йод необходим для профилактики эндемического кретинизма и врожденных заболеваний щитовидной железы у ребенка.
Недостаток витамина D во время беременности ассоциирован с риском эклампсии, гестационного сахарного диабета, преждевременных родов, рождения маловесных детей, а также развития у них скелетных нарушений вследствие рахита. В популяции дефицит витамина D связан с повышенным риском сердечно-сосудистых заболеваний, диабета, онкологии.
ПНЖК для профилактики осложненного течения беременности и физиологического формирования структур головного мозга, органа зрения и иммунной системы плода, обеспечивая лучшие показатели для дальнейшего психосоциального и когнитивного развития. Обеспечение оптимального содержа в крови ПНЖК беременной профилактирует аллергические заболевания дыхательных путей, в первую очередь бронхиальной астмы у её ребёнка во взрослом возрасте. Существуют также публикации, доказывающие связь недостаточного потребления ПНЖК беременной с развитием у ребёнка во взрослом возрасте ожирения, сахарного диабета 2-го типа, артериальной гипертензии и других сердечно-сосудистых заболеваний.
Кроме того, приём ПНЖК улучшает исходы беременности, предотвращая рождение маловесных детей.
Дефицит микроэлементов у матери во время гестации негативно сказывается на здоровье ребенка всю последующую жизнь, так как провоцирует гормональные сдвиги и меняет вектор эпигенетическоо регулирования онтогенеза.
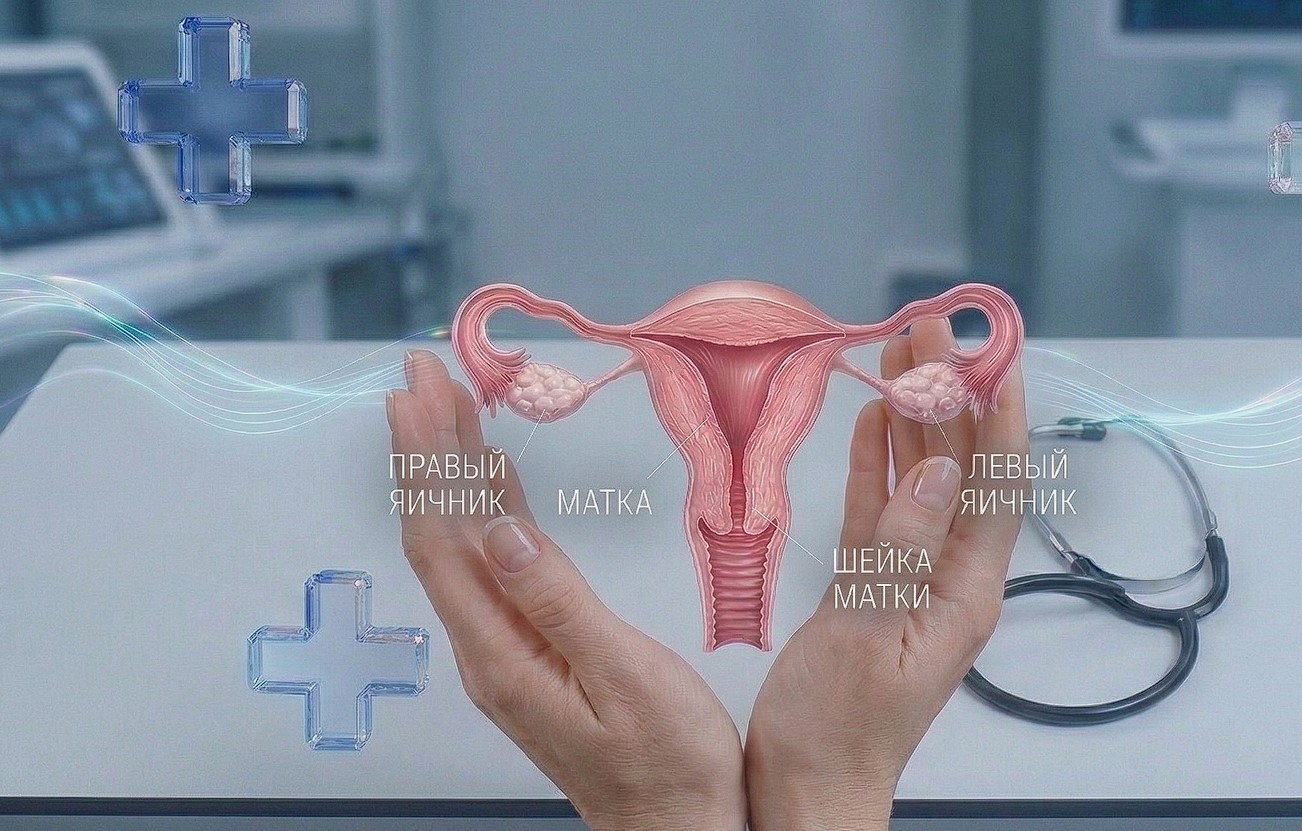
Перед планированием беременности необходимо восстановить вагинальный микробиоценоз в случае его нарушений. У женщин с бактериальным вагинозом в 3-4 раза чаще происходят преждевременные роды и в 5-7 раз выше вероятность послеродового эндометрита, повышается риск спорадических потерь беременности на ранних сроках, восходящего инфицирования плода, отклонений в объеме околоплодных вод и вероятности послеродовых гнойно-септических осложнений.
Как и любая другая профилактика, ПП гораздо эффективнее, чем лечение и реабилитация в случае гестационной неудачи. Поскольку к моменту установления факта беременности (2-3-я неделя после зачатия) многие органы и системы плода заложены, большинство стратегий по предупреждению неблагоприятных исходов беременности неэффективны.Тем не менее в РФ доля пар, прошедших ПП, не превышает 4% по причине недостаточной осведомлённости будущих родителей о важности и пользе подобных мероприятий.
Пропаганда заблаговременного планирования беременности как важная часть здорового образа жизни — обязательный этап врачебной активности, хотя в целом для этого необходима разработка государственных программ, которые в настоящее время в РФ отсутствуют. Только часть исследований можно провести за счет средств ОМС. Возможностей полного обследования по программе ОМС еще небеременной женщины в настоящее время российская нормативно-правовая база не предусматривает и может быть проведена только в рамках предоставления платных медицинских услуг.
В нашей клинике прегравидарная подготовка проводится на основании клинического протокола, разработанного группой экспертов в области акушерства и гинекологии и смежных специальностей по инициативе Междисциплинарной ассоциации специалистов репродуктивной медицины. Супруги одновременно обследуются при сотрудничестве акушера-гинеколога и уролога-андролога, что позволяет добиться наилучших результатов.
ПП подготовка включает в себя:
Прегравидарное консультирование необходимо пройти как минимум за 3 месяца до планируемого зачатия.
Первичное обследование включает в себя:
Профилактические рекомендации всем условно здоровым парам
Модификация образа жизни
1. Отказ от табакокурения, наркотических средств, злоупотребления алкоголем.
2. Отход ко сну не позднее 23.00-24.00(длительность сна 7-8 часов)
3. Умеренные физические нагрузки
4. Минимизация воздействия стрессов
5. Сбалансированный режим питания(белковый компонент не менее 120 г в сутки, обогатить меню ПНЖК(рыба и морепродукты от 350 г в неделю, оптимально 2 крупных фрукта в день)
6. Регулярная половая жизнь 2-3 раза в неделю без контрацепции
7. Мужчинам не допускать перегрева репродуктивных органов (подогрев сидения автомобиля, бани , сауны, горячие ванны), негативного влияния электромагнитных полей)
Прегравидарная вакцинация
Вакцинация не менее , чем за 3 мес до зачатия от в/оспы, кори, краснухи(при серонегативности)Противопоказана при аллергии на аминогликозиды и белок яйца, онкологии, иммунодефиците, срок менее 3-х мес. после введения иммуноглобулина.
Профилактика резус-конфликта
При беременности резус-отрицательной матери резус-положительным плодом на сроке 28 нед введение специфического анти-D-иммуноглобулина, с возможным повторным введением в 34 нед и обязательным не позднее 72 часов после родов. На более ранних сроках (от 12 нед.) введение анти-D-иммуноглобулина при амниоцентезе, биопсии ворсин хориона, внематочной беременности, частичной отслойке плаценты.
Дотация витаминов и микроэлементов
1. Фолиевая кислота в 400 мкг/сут за 3 мес до беременности и в 1 триместре( до 12 нед) или 800 мкг/сут за 1 мес , в группах умеренного риска ДНТ по 1000 мкг/сут, в группах высокого риска ДНТ 4000 мкг/сут (800 мкг из мульвитаминного
комплекса + монопрепарат синтетической фолиевой кислоты) + целесообразно вит В6 и В12
Половому партнеру фолиевая кислота 100 мкг/сут + Селен и Цинк
2. Йод 150 мкг /сут или 250 мкг/сут женщинам, 100 мкг/сут мужчинам в йоддефицитных регионах за 3 мес до зачатия
3. Железо по показаниям под контролем показателей красной крови 60 мг/сут 3 мес приема, 3 мес перерыв
4. Витамин D 600-800 МЕ/сут, при беременности 800-1200 МЕ/сут. Дополнительное назначение при концентрации вит.D ниже 75 нмоль/л(30 нг/мл)
5. ПНЖК 200-300- мг/сут
6. Поливитаминно-минеральные комплексы
Коррекция вагинального микробиоценоза
В интересах сохранения здоровья матери и ребёнка интергенетический интервал должен составлять не менее 24+9 мес (время от родоразрешения до зачатия плюс длительность гестации). Аналогичный оптимальный срок должен быть предусмотрен между последовательными родами в случае, если анамнез пациентки отягощён кесаревым сечением для стабилизации рубца на матке, снижения риска разрыва в ходе следующей беременности, а также уменьшения вероятности врастания плаценты в рубец (в то же время есть исследования подтверждающие еще более значимую минимизацию риска осложнений при увеличении интервала до 5 лет после к/сечения). При наличии экстрагенитальных заболеваний оптимальная длительность интергенетического интервала зависит от сроков их компенсации. Единственный путь гарантированного обеспечения оптимального интергенетического интервала — рациональная контрацепция.
Наилучший период для наступления последующей беременности после выкидыша — 3-6 мес.
Акушерский и перинатальный риски минимальны у пациенток в возрастной группе 19- 35 лет; беременность и роды у женщин моложе 19 и старше 35 лет сопряжены с повышением вероятности различных осложнений для матери и плода.
Обращайтесь в нашу клинику для своевременной прегравидарной подготовки, консультированием на этапах вашей беременности, а также в послеродовом периоде по вопросам обследования, грудного вскармливания и скорейшей реабилитации. Особое внимание мы уделяем профилактике дисфункции тазового дна. Беременность и роды (в том числе при Ксечении) являются главными факторами риска развития опущения и выпадения тазовых органов, недержания мочи, снижения чувствительности при половом контакте. Поэтому так важно позаботиться об этом еще на этапе прегравидарной подготовки, понять, где находятся мышечно-связочный аппарат тазового дна и научиться им правильно управлять. Особые упражнения можно будет проводить до 35 недели беременности. Послеродовая реабилитация имеет особое значение. В нашей клинике для этих целей мы с успехом применяем современные лазерные технологии и электростимуляцию мышц тазового дна, а также обучаем домашним методам реабилитации.
Гладкой вам беременности, легких родов и счастливого материнства!
Дата публикации: 10 июля 2024
Проверено экспертом: 10 июля 2024

Опыт работы: более 20 лет
Цена приема: от 2 000 р.
от 2670 ₽
от 2670 ₽
от 2670 ₽
от 2670 ₽
от 2670 ₽
от 2670 ₽
от 3750 ₽
от 3750 ₽
от 3750 ₽
от 3750 ₽
от 3750 ₽
от 3750 ₽
от 3420 ₽
от 3420 ₽
от 3420 ₽
от 3420 ₽
от 3420 ₽
от 3420 ₽
от 3510 ₽
от 3510 ₽
от 3510 ₽
от 3510 ₽
от 3510 ₽
от 3510 ₽
от 3610 ₽
от 3610 ₽
от 3610 ₽
от 3610 ₽
от 3610 ₽
от 3610 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 2800 ₽
от 3100 ₽
от 2000 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 2800 ₽
от 3100 ₽
от 2000 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 2800 ₽
от 3100 ₽
от 2000 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 4690 ₽
от 4690 ₽
от 4690 ₽
от 4690 ₽
от 4690 ₽
от 4690 ₽
от 3500 ₽
от 2800 ₽
от 4600 ₽
от 2000 ₽
от 3500 ₽
от 4600 ₽
от 3500 ₽
от 2800 ₽
от 4100 ₽
от 2000 ₽
от 3500 ₽
от 2800 ₽
от 4100 ₽
от 2000 ₽
от 3500 ₽
от 4100 ₽
от 2030 ₽
от 2030 ₽
от 2030 ₽
от 2030 ₽
от 2030 ₽
от 2030 ₽
от 10620 ₽
от 10620 ₽
от 10620 ₽
от 10620 ₽
от 10620 ₽
от 10620 ₽
от 10340 ₽
от 10340 ₽
от 10340 ₽
от 10340 ₽
от 10340 ₽
от 10340 ₽
от 6660 ₽
от 6660 ₽
от 6660 ₽
от 6660 ₽
от 6660 ₽
от 6660 ₽
от 10030 ₽
от 10030 ₽
от 10030 ₽
от 10030 ₽
от 10030 ₽
от 10030 ₽
от 3790 ₽
от 3790 ₽
от 3790 ₽
от 3790 ₽
от 3790 ₽
от 3790 ₽
от 21900 ₽
от 21900 ₽
от 21900 ₽
от 21900 ₽
от 21900 ₽
от 21900 ₽
от 4020 ₽
от 4020 ₽
от 4020 ₽
от 4020 ₽
от 4020 ₽
от 4020 ₽
от 16880 ₽
от 16880 ₽
от 16880 ₽
от 16880 ₽
от 16880 ₽
от 16880 ₽
от 36780 ₽
от 36780 ₽
от 36780 ₽
от 36780 ₽
от 36780 ₽
от 36780 ₽
от 5890 ₽
от 5890 ₽
от 5890 ₽
от 5890 ₽
от 5890 ₽
от 5890 ₽
от 6960 ₽
от 6960 ₽
от 6960 ₽
от 6960 ₽
от 6960 ₽
от 6960 ₽
от 13640 ₽
от 13640 ₽
от 13640 ₽
от 13640 ₽
от 13640 ₽
от 13640 ₽
от 32170 ₽
от 32170 ₽
от 32170 ₽
от 32170 ₽
от 32170 ₽
от 32170 ₽
от 26910 ₽
от 26910 ₽
от 26910 ₽
от 26910 ₽
от 26910 ₽
от 26910 ₽
от 9100 ₽
от 9100 ₽
от 9100 ₽
от 9100 ₽
от 9100 ₽
от 9100 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1830 ₽
от 1830 ₽
от 1830 ₽
от 1830 ₽
от 1830 ₽
от 1830 ₽
от 2180 ₽
от 2180 ₽
от 2180 ₽
от 2180 ₽
от 2180 ₽
от 2180 ₽
от 19550 ₽
от 19550 ₽
от 10340 ₽
от 10340 ₽
от 10340 ₽
от 10340 ₽
от 10340 ₽
от 10340 ₽
от 28270 ₽
от 28270 ₽
от 28270 ₽
от 28270 ₽
от 28270 ₽
от 28270 ₽
от 31370 ₽
от 31370 ₽
от 31370 ₽
от 31370 ₽
от 31370 ₽
от 31370 ₽
от 18730 ₽
от 18730 ₽
от 18730 ₽
от 18730 ₽
от 18730 ₽
от 18730 ₽
от 28270 ₽
от 28270 ₽
от 28270 ₽
от 28270 ₽
от 28270 ₽
от 28270 ₽
от 20550 ₽
от 20550 ₽
от 20550 ₽
от 20550 ₽
от 20550 ₽
от 20550 ₽
от 7830 ₽
от 7830 ₽
от 7830 ₽
от 7830 ₽
от 7830 ₽
от 7830 ₽
от 25230 ₽
от 25230 ₽
от 25230 ₽
от 25230 ₽
от 25230 ₽
от 25230 ₽
от 20550 ₽
от 20550 ₽
от 20550 ₽
от 20550 ₽
от 20550 ₽
от 20550 ₽
от 2820 ₽
от 2820 ₽
от 2820 ₽
от 2820 ₽
от 2820 ₽
от 2820 ₽
от 9710 ₽
от 9710 ₽
от 9710 ₽
от 9710 ₽
от 9710 ₽
от 9710 ₽
от 26180 ₽
от 26180 ₽
от 26180 ₽
от 26180 ₽
от 26180 ₽
от 26180 ₽
от 3250 ₽
от 3250 ₽
от 3250 ₽
от 3250 ₽
от 3250 ₽
от 3250 ₽
от 1340 ₽
от 1340 ₽
от 1340 ₽
от 1340 ₽
от 1340 ₽
от 1340 ₽
от 1710 ₽
от 1710 ₽
от 1710 ₽
от 1710 ₽
от 1710 ₽
от 1710 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3470 ₽
от 3470 ₽
от 3470 ₽
от 3470 ₽
от 3470 ₽
от 3470 ₽
от 3470 ₽
от 3470 ₽
от 3470 ₽
от 3470 ₽
от 3470 ₽
от 3470 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 3100 ₽
от 48780 ₽
от 48780 ₽
от 48780 ₽
от 48780 ₽
от 48780 ₽
от 48780 ₽
от 31750 ₽
от 31750 ₽
от 31750 ₽
от 31750 ₽
от 31750 ₽
от 31750 ₽
от 16520 ₽
от 16520 ₽
от 16520 ₽
от 16520 ₽
от 16520 ₽
от 16520 ₽
от 29400 ₽
от 29400 ₽
от 29400 ₽
от 29400 ₽
от 29400 ₽
от 29400 ₽
от 8920 ₽
от 8920 ₽
от 8920 ₽
от 8920 ₽
от 8920 ₽
от 8920 ₽
от 2320 ₽
от 2320 ₽
от 2320 ₽
от 2320 ₽
от 2320 ₽
от 2320 ₽
от 60180 ₽
от 60180 ₽
от 60180 ₽
от 60180 ₽
от 60180 ₽
от 60180 ₽
от 12410 ₽
от 12410 ₽
от 12410 ₽
от 12410 ₽
от 12410 ₽
от 12410 ₽
от 23090 ₽
от 23090 ₽
от 23090 ₽
от 23090 ₽
от 23090 ₽
от 23090 ₽
от 11530 ₽
от 11530 ₽
от 11530 ₽
от 11530 ₽
от 11530 ₽
от 11530 ₽
от 11530 ₽
от 11530 ₽
от 11530 ₽
от 11530 ₽
от 11530 ₽
от 11530 ₽
от 26700 ₽
от 26700 ₽
от 26700 ₽
от 26700 ₽
от 26700 ₽
от 26700 ₽
от 26910 ₽
от 26910 ₽
от 26910 ₽
от 26910 ₽
от 26910 ₽
от 26910 ₽
от 64100 ₽
от 64100 ₽
от 64100 ₽
от 64100 ₽
от 64100 ₽
от 64100 ₽
от 14950 ₽
от 14950 ₽
от 14950 ₽
от 14950 ₽
от 14950 ₽
от 14950 ₽
от 6560 ₽
от 6560 ₽
от 6560 ₽
от 6560 ₽
от 6560 ₽
от 6560 ₽
от 9350 ₽
от 9350 ₽
от 9350 ₽
от 9350 ₽
от 9350 ₽
от 9350 ₽
от 1890 ₽
от 1890 ₽
от 1890 ₽
от 1890 ₽
от 1890 ₽
от 1890 ₽
от 1890 ₽
от 1890 ₽
от 1890 ₽
от 1890 ₽
от 1890 ₽
от 1890 ₽
от 1070 ₽
от 1070 ₽
от 1070 ₽
от 1070 ₽
от 1070 ₽
от 1070 ₽
от 6290 ₽
от 6290 ₽
от 6290 ₽
от 6290 ₽
от 6290 ₽
от 6290 ₽
от 2450 ₽
от 2450 ₽
от 2450 ₽
от 2450 ₽
от 2450 ₽
от 2450 ₽
от 4820 ₽
от 4820 ₽
от 4820 ₽
от 4820 ₽
от 4820 ₽
от 4820 ₽
от 55100 ₽
от 55100 ₽
от 55100 ₽
от 55100 ₽
от 55100 ₽
от 55100 ₽
от 33400 ₽
от 33400 ₽
от 33400 ₽
от 33400 ₽
от 33400 ₽
от 33400 ₽
от 33400 ₽
от 33400 ₽
от 23320 ₽
от 23320 ₽
от 23320 ₽
от 23320 ₽
от 23320 ₽
от 23320 ₽
от 30900 ₽
от 30900 ₽
от 30900 ₽
от 30900 ₽
от 30900 ₽
от 30900 ₽
от 840 ₽
от 840 ₽
от 840 ₽
от 840 ₽
от 840 ₽
от 840 ₽
от 840 ₽
от 840 ₽
от 840 ₽
от 840 ₽
от 840 ₽
от 840 ₽
от 3000 ₽
от 3000 ₽
от 3000 ₽
от 3000 ₽
от 3000 ₽
от 3000 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 15280 ₽
от 15280 ₽
от 15280 ₽
от 15280 ₽
от 15280 ₽
от 15280 ₽
от 8490 ₽
от 8490 ₽
от 8490 ₽
от 8490 ₽
от 8490 ₽
от 8490 ₽
от 24360 ₽
от 24360 ₽
от 24360 ₽
от 24360 ₽
от 24360 ₽
от 24360 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 1620 ₽
от 2150 ₽
от 2150 ₽
от 2150 ₽
от 2150 ₽
от 2150 ₽
от 2150 ₽
от 1330 ₽
от 1330 ₽
от 1330 ₽
от 1330 ₽
от 1330 ₽
от 1330 ₽
от 3560 ₽
от 3560 ₽
от 3560 ₽
от 3560 ₽
от 3560 ₽
от 3560 ₽
от 3560 ₽
от 3560 ₽
от 3560 ₽
от 3560 ₽
от 3560 ₽
от 3560 ₽
от 5770 ₽
от 5770 ₽
от 5770 ₽
от 5770 ₽
от 5770 ₽
от 5770 ₽
от 17320 ₽
от 17320 ₽
от 17320 ₽
от 17320 ₽
от 17320 ₽
от 17320 ₽
от 4680 ₽
от 4680 ₽
от 4680 ₽
от 4680 ₽
от 4680 ₽
от 4680 ₽
от 8440 ₽
от 8440 ₽
от 8440 ₽
от 8440 ₽
от 8440 ₽
от 8440 ₽
от 1500 ₽
от 1500 ₽
от 1500 ₽
от 1500 ₽
от 1500 ₽
от 1500 ₽
от 11750 ₽
от 11750 ₽
от 11750 ₽
от 11750 ₽
от 11750 ₽
от 11750 ₽
от 10800 ₽
от 10800 ₽
от 10800 ₽
от 10800 ₽
от 10800 ₽
от 10800 ₽
от 12700 ₽
от 12700 ₽
от 12700 ₽
от 12700 ₽
от 12700 ₽
от 12700 ₽
от 5700 ₽
от 5700 ₽
от 5700 ₽
от 5700 ₽
от 5700 ₽
от 5700 ₽
от 12700 ₽
от 12700 ₽
от 12700 ₽
от 12700 ₽
от 12700 ₽
от 12700 ₽
от 17800 ₽
от 17800 ₽
от 17800 ₽
от 17800 ₽
от 17800 ₽
от 17800 ₽
от 19550 ₽
от 19550 ₽
от 19550 ₽
от 19550 ₽
от 33400 ₽
от 33400 ₽
от 33400 ₽
от 33400 ₽
от 15000 ₽
от 18730 ₽
от 24000 ₽
от 19050 ₽














Оставьте свой телефон и наш оператор свяжется с вами для записи к врачу
 Город:
Город:
 Местонахождение:
Местонахождение:
Используя сайт, вы даете согласие на обработку персональных данных с использованием cookie-файлов и сервисов веб-аналитики. Подробнее в Политике в отношении обработки персональных данных. Отказаться от обработки cookie-файлов, а также отключить сервисы веб-аналитики вы можете с помощью соответствующих настроек вашего браузера.